Palabras de expertos: Pr. Brigitte Dréno
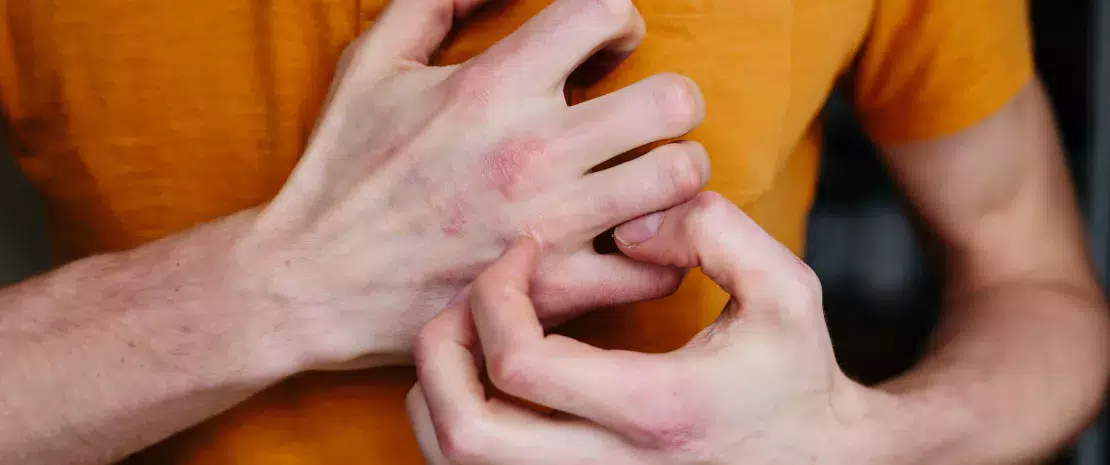
La dermatitis atópica (DA) es una enfermedad inflamatoria crónica de la piel que se manifiesta en forma de brotes periódicos. Se trata de una enfermedad alérgica, al igual que el asma, la rinitis alérgica o la conjuntivitis alérgica. La DA causa lesiones rojas y exudativas mal definidas en ciertas zonas de la piel tales como el pliegue del codo o la parte trasera de la rodilla, aunque en ocasiones puede afectar la cara o el resto del cuerpo. La DA suele aparecer durante la primera infancia, pero puede persistir hasta la edad adulta. Es una enfermedad compleja y multifactorial cuyas causas incluyen predisposición genética (mutación de una proteína cutánea llamada filagrina), alteración de la barrera cutánea, disbiosis cutánea e intestinal, así como desregulación del sistema inmunitario.
La DA afecta a entre el 15 % y el 20 % de los niños y al 10 % de los adultos en los países «desarrollados». El número de casos ha aumentado considerablemente en las últimas décadas debido a la contaminación atmosférica y al contacto con alérgenos.1
Espacio para el público general
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos
Acerca de este artículo
Autor
¿Cuales son los factores que desencadenan los brotes?
Varios factores pueden desencadenar brotes de dermatitis atópica, tales como el estrés, la contaminación, el frío, la humedad, ciertos alérgenos (polen), ciertos medicamentos, la ropa de lana y ciertos cosméticos a base de plantas o aceites esenciales.
La dermatitis atópica es una enfermedad compleja y multifactorial cuyas causas incluyen predisposición genética, alteración de la barrera cutánea, disbiosis cutánea e intestinal, y desregulación del sistema inmunitario.
¿Qué sabemos de la relación entre la dermatitis atópica, la microbiota y la inmunidad?
Desde el punto de vista fisiopatológico, la DA se caracteriza por una alteración de la barrera cutánea, una disbiosis cutánea e intestinal y una desregulación del sistema inmunitario acompañada de activación de los linfocitos Th2. Dicha desregulación del sistema inmunitario provoca un fuerte aumento de las citocinas que, a su vez, desencadenan reacciones inflamatorias.2
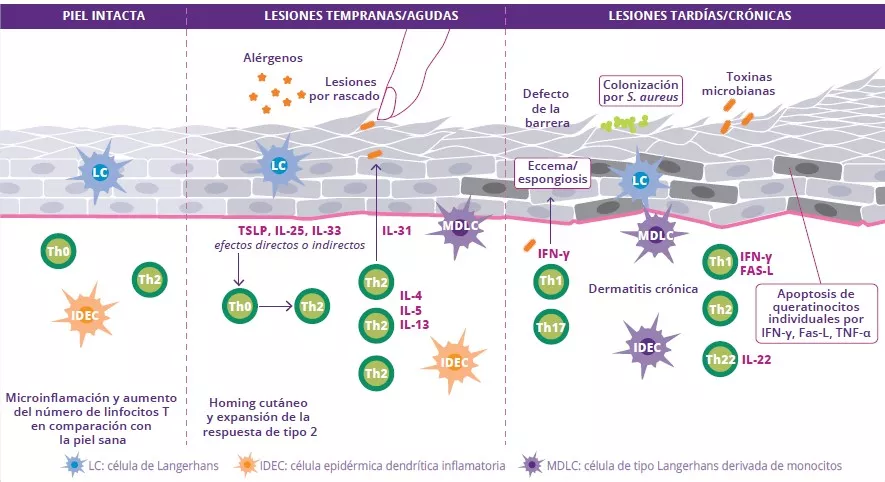
Una alteración de la barrera cutánea constituye el punto de partida de una disbiosis cutánea que se caracteriza por una reducción de la diversidad bacteriana y por la proliferación de Staphylococcus aureus. La penetración de alérgenos provoca la activación de queratinocitos y la producción de interleucinas (IL-33, IL-25, TSLP), lo que conduce a la diferenciación de los linfocitos Th2. Estos a su vez secretan citocinas proinflamatorias (IL-4, IL-5 e IL-13) características de la inflamación de tipo 2 (Fig 9), las cuales activan directamente los nervios sensoriales y desencadenan el prurito.
Debido a las lesiones crónicas, la barrera cutánea no se repara correctamente y se vuelve más espesa por la inflamación. También se produce un aumento gradual de las citocinas y de los linfocitos Th (Th1, Th2, Th22) que secretan citocinas y contribuyen a la destrucción de queratinocitos. Por último, una disbiosis intestinal puede intervenir en el mecanismo fisiopatológico de la dermatitis atópica.3
FIGURA 9: Patogenia, principales mecanismos y fisiopatología de la dermatitis atópica.
Adaptado de Sugita K et al, 20204
¿Qué le han enseñado los últimos descubrimientos sobre la microbiota? ¿ha cambiado su práctica?
Los descubrimientos recientes sobre la microbiota me han permitido entender mejor la importancia del mantenimiento y la reparación de la barrera cutánea para controlar la inflamación. Como tratamiento sistémico, recomiendo a mis pacientes que utilicen un gel de baño que preserva el pH de la piel (pH ~5, evitando los productos de pH alcalino), así como una crema hidratante y cosméticos personalizados. Los nuevos hallazgos también nos ayudan a conocer mejor el sistema inmunitario de la piel y a respetar la microbiota cutánea.
La desregulación del sistema inmunitario característica de la dermatitis atópica provoca un fuerte aumento de las citocinas que, a su vez, desencadenan reacciones inflamatorias.2
¿Qué piensa del uso de probióticos para tratar la da o evitar recidivas?
Existen muchas formas de reequilibrar la microbiota cutánea en la dermatitis atópica (probióticos, prebióticos, simbióticos, etc.)5, pero en mi opinión, la estrategia más prometedora es aquella basada en posbióticos. Los posbióticos son preparaciones de microorganismos inanimados o de sus componentes, que ejercen efectos beneficiosos en la salud del huésped.6 Son capaces de restaurar la barrera cutánea mediante un efecto antiinflamatorio que favorece la recolonización bacteriana, por lo que tienen efectos a largo plazo sobre la microbiota. Los probióticos o prebióticos orales constituyen otra estrategia interesante para regular el sistema intestinal, el cual desempeña a su vez una función general de modulación del sistema inmunitario.7