Dor abdominal crónica em crianças: e se for a SII?
"Mãe, pai, dói-me o estômago...". Fingir estar doente para evitar a escola ou doença real? Se a dor abdominal for recorrente (mais de 4 dias por mês, por mais de dois meses), talvez seja a síndrome do intestino irritável, ou SII.
Vamos, desde já, eliminar algumas crenças. Não, a SII não está na cabeça da criança: é um distúrbio real e reconhecido. Não, não é devido a uma dieta pobre, embora alguns desequilíbrios possam exacerbá-la. Não, não é culpa dos pais. Não, não é uma doença grave e muito menos um cancro.
Depois de esclarecidos estes pontos, como reconhecer os sintomas?
Quando consultar um profissional de saúde? Que soluções existem? As respostas encontram-se abaixo.
- Descubra as microbiotas
- Microbiota e doenças associadas
- Aja sobre a sua microbiota
-
Publicações
- Sobre o Instituto
Acesso a profissionais de saúde
Encontre aqui o seu espaço dedicado
en_sources_title
en_sources_text_start en_sources_text_end

Sobre este artigo

Definição, epidemiologia, sintomas e diagnóstico
O que é a SII infantil?
A SII é um distúrbio no funcionamento do intestino que não é explicado por nenhuma anomalia identificável (lesão, doença etc.) 1,2. Em suma, tudo parece correr bem na barriga da pequena Alice e, no entanto, realmente dói.
O que distingue a dor abdominal da SII de outras dores de barriga? Primeiramente, a sua recorrência: mais de 4 dias por mês, por mais de dois meses. Mas não somente: os sintomas estão relacionados a evacuações e/ou a mudanças na frequência e/ou aparência das fezes (critérios de Roma IV 3).
O seu adolescente Afonso costuma ter prisão de ventre e não sabe como distinguir a SII da obstipação funcional? No entanto, é simples: no caso da SII, a dor não desaparece com o fim do episódio de obstipação 2.
Qual é o impacto na vida da criança... e da família?
Embora não seja grave, a SII exerce um forte impacto na qualidade de vida das crianças: absenteísmo escolar, dificuldades de concentração e memória, renúncia a atividades desportivas, isolamento social, mal-estar emocional, distúrbios do sono e fadiga etc.
Toda a família é perturbada, seja emocionalmente (alta ansiedade), economicamente (custo do tratamento, noites curtas dos pais e consultas médicas que afetam o seu emprego) ou em termos de organização (renúncia a certas atividades, tempo dedicado ao diagnóstico e tratamento) 2,4,5,6.
A SII infantil exerce um forte impacto na vida profissional dos pais: a perda de produtividade no trabalho dos pais representa quase um quarto do custo da cobertura dos cuidados na União Europeia. 2
1 em cada 20 crianças afetadas
Alice e Afonso estão longe de ser casos isolados. Estima-se que uma em cada 9 crianças no mundo sofra de um distúrbio funcional abdominal e uma em cada 20 crianças sofra especificamente de SII, o subtipo mais comum desses distúrbios em crianças 7.
Os jovens asiáticos podem ser mais afetados do que os europeus ou americanos, mas a diferença permanece ténue e só pode ser explicada devido a uma interpretação diferente dos critérios de diagnóstico 7.
5.8 % A prevalência mundial da síndrome do intestino irritável. ⁷
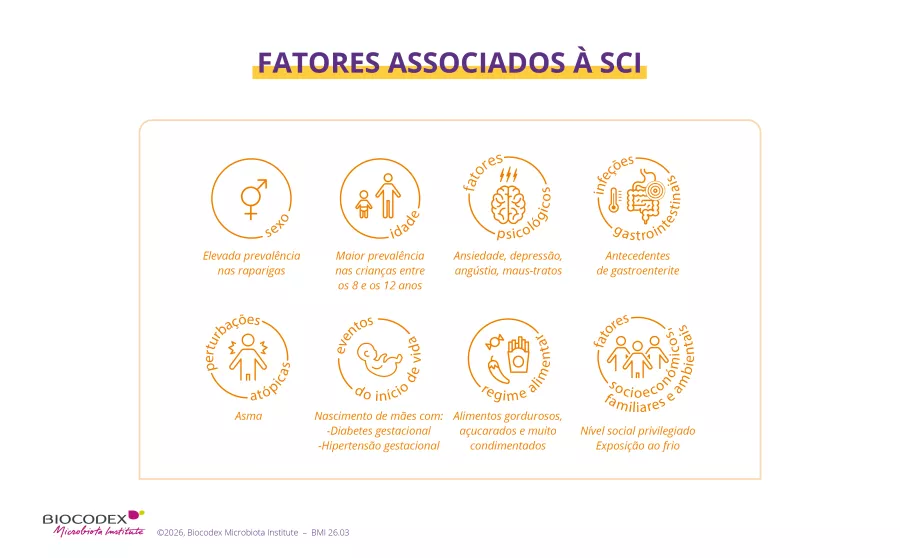
Fatores de risco
O risco de sofrer de SII depende ² :
- da idade: o período dos 8 aos 12 anos é uma fase difícil de atravessar, mas assim que completar 12 anos de idade, a Alice pode esperar que o problema se resolva espontaneamente com o tempo;
- do sexo: as meninas poderiam ser mais afetadas (mas não há consenso sobre este ponto), talvez devido a um efeito hormonal;
- de um possível histórico de prematuridade, asma ou eczema, que parece estar associado a um risco maior.
Mas, acima de tudo, a SII da Alice ou do Afonso é geralmente o resultado de vários fatores combinados, começando pelos fatores psicológicos (ansiedade relacionada à escola ou ao relacionamento com outras pessoas, experiências difíceis...) que podem tornar a criança mais sensível à dor abdominal.
A Alice sofreu infeções digestivas, como a gastroenterite ou alergias alimentares? O Afonso come demasiadamente alimentos muito gordurosos, picantes ou doces? Isto poderia desencadear ou piorar os sintoma 2.
O desafio do diagnóstico em crianças
Na ausência de marcadores específicos, o diagnóstico da SII infantil é baseado, como em adultos, na avaliação dos sintomas clínicos 2,8.
Mas há uma primeira armadilha: os sintomas variam de uma criança para outra. Por essa razão, a SII foi classificada em 4 subtipos.
Outras dificuldades: a menina Alice pode ter dificuldade em expressar os seus sintomas com palavras e o adolescente Afonso pode ficar envergonhado em falar sobre tais sintomas, enquanto os seus pais podem exagerar ou subestimar a interpretação das palavras do seu filho de acordo com seu stresse, a sua própria experiência etc., provocando o risco de um diagnóstico equivocado.
Por fim, há inegáveis diferenças culturais diante da dor e do trânsito intestina 2,8.
Assim, embora a SII seja o distúrbio digestivo funcional mais comum em crianças, a dificuldade em diagnosticá-la muitas vezes leva a uma longa, dolorosa e dispendiosa peregrinação para as famílias.
Subtipos de síndrome do intestino irritável (SII ou IBS para o acrónimo em inglês) e os seus critérios de diagnóstico, de acordo com os critérios de Roma IV
Mais de um quarto (25%) das fezes correspondem a uma obstipação grave (nozes duras e difíceis de evacuar) ou à obstipação leve a moderada (salsicha encaroçada), e menos de um quarto (25%) à diarreia leve (fezes com pedaços moles, bordas irregulares, aparência pastosa) ou à diarreia grave (fezes líquidas sem pedaços sólidos).
Mais de um quarto (25%) das fezes correspondem a uma diarreia leve (fezes com pedaços moles, bordas irregulares, aparência pastosa) ou à diarreia grave (fezes líquidas sem pedaços sólidos), e menos de um quarto (25%) à obstipação grave (nozes duras e difíceis de evacuar) ou à obstipação leve a moderada (salsicha encaroçada).
Mais de um quarto (25%) das fezes correspondem a uma obstipação grave (nozes duras e difíceis de evacuar) ou leve a moderada (salsicha encaroçada), e mais de um quarto (25%) à diarreia leve (fezes com pedaços moles, bordas irregulares, aparência pastosa) ou grave (fezes líquidas sem pedaços sólidos).
Pacientes que atendem aos critérios de diagnóstico da SII, mas cujo trânsito intestinal não pode ser classificado com precisão em nenhum dos três grupos acima.
As subcategorias da SII são muito importantes no cuidado das crianças envolvidas. 2
De onde vem esta dor? O que a ciência diz hoje
Uma origem que ainda não está muito clara
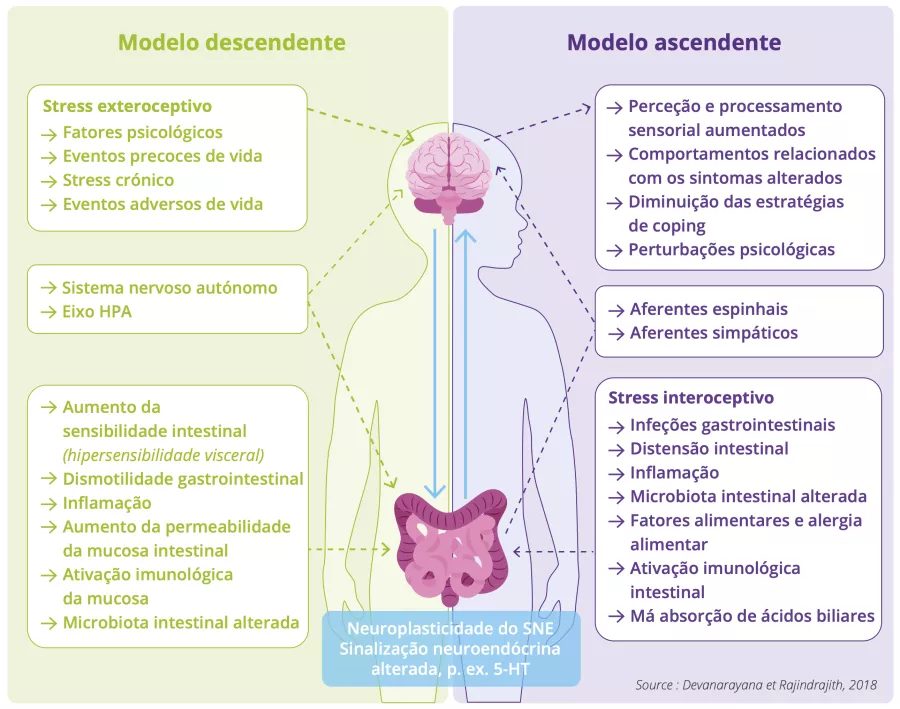
Os mecanismos por trás dos distúrbios funcionais abdominais pediátricos em geral, e da SII em particular, permanecem pouco compreendidos em 2025. A teoria predominante sugere que a SII resulta de uma desregulação do eixo de comunicação intestino-cérebro 9.
Dois mecanismos foram propostos 2 :
- O modelo Top-down (de cima para baixo) sugere que a doença começa no cérebro: os sintomas da Alice seriam desencadeados pela sua ansiedade, o que leva o seu cérebro a enviar sinais anormais para o intestino resultando na sua dor, nos problemas de trânsito e em alterações na microbiota intestinal;
- O modelo Bottom-up (de baixo para cima) sugere que tudo começa no intestino: a doença da Alice teria sido desencadeada por uma infeção gastrointestinal que teria gerado mensagens nervosas de alerta para o cérebro sobre a dor.
Embora os dois modelos coexistam indubitavelmente (interação bidirecional entre o cérebro e o intestino), fica difícil saber qual dos dois iniciou a doença depois que já tenha se instalado na Alice 2.
A microbiota: uma peça do puzzle entre outras
Seja a causa (modelo de baixo para cima) ou a consequência (modelo de cima para baixo) da génese da SII da Alice, a microbiota intestinal representa uma importante linha de investigação nos dias de hoje. Várias observações explicam este interesse:
- a microbiota intestinal da Alice influencia a sua digestão, imunidade e comunicação intestino-cérebro;
- é menos diversificada e algumas bactérias estão mais presentes: este desequilíbrio é chamado de disbiose 2,10,11;
- uma simples transferência da microbiota da Alice para ratos sem flora é suficiente para desencadear sintomas em roedores (sensibilidade visceral, mudança no trânsito etc.) 2.
No entanto, a SII é e continua a ser uma patologia multifatorial: a flora é apenas uma peça de um puzzle muito mais complexo.

“Ao longo da última década, foi dada uma especial atenção à microbiota intestinal, que é suspeita de desempenhar um papel essencial na SII.”
Ainda são necessários estudos adicionais, especialmente em crianças, para que o papel da microbiota intestinal seja confirmado para que, talvez um dia, seja possível elaborar um retrato robótico das bactérias intestinais ligadas à doença e até mesmo identificar a “assinatura microbiana” específica de cada criança, a fim de individualizar o tratamento em conformidade 2. Porque o tratamento do qual a Alice precisa não é o mesmo que o do Afonso.
O que isso significa para os pais
A microbiota intestinal representa, portanto, uma potencial alavanca12 a ser integrada numa abordagem terapêutica multidisciplinar e individualizada 2,8.
Uma dieta rica em fibras, o uso de probióticos (específicos (para estimular bactérias benéficas) ou antibióticos (para matar bactérias patogénicas), são estratégias que podem ajudar a Alice e o Afonso, sempre sob a supervisão médica 8,9.

Como podemos ajudar uma criança com SII?
Do diagnóstico à tomada de decisões terapêuticas
O tratamento eficaz da SII da Alice requer um diagnóstico preciso: histórico detalhado (antecedentes, medicamentos, aspetos sociais e psicológicos) e exame físico para descartar distúrbios orgânicos 2,8.
O subtipo de SII (a SII da Alice é caracterizada por obstipação, diarreia, uma mistura de ambos ou é inclassificável?) deve ser identificado: esta identificação determinará a abordagem terapêutica e a personalização do tratamento ao longo do tempo 2,8.
Depois que o diagnóstico tiver sido efetuado, a Alice e a sua família devem participar, juntamente com o pessoal médico, na tomada de decisão: um diálogo que envolva a criança e os seus familiares melhora o sucesso do tratamento.
A educação [das famílias] deve abordar a natureza do diagnóstico, a importância da conexão intestino-cérebro, os efeitos do estilo de vida e outros gatilhos, bem como uma visão geral das possíveis abordagens e opções de tratamento. 13
Um tratamento multidisciplinar
As abordagens que combinam diversas terapias, além de possíveis estratégias medicamentosas, são as que oferecem os melhores resultados 2, 5, 8, 13 :
- Psicológica: escuta e diálogo filho-pais-médico 13
- Hipnoterapêutica em casa ou não 14, terapia cognitivo-comportamental (TCC), neuroestimulação 13
- Dietética: abordagem individualizada, centrada na criança, incorporando o conselho de um nutricionista, promovendo as fibras, evitando dietas restritivas irrealistas para a sua idade 13
- Probióticos e, mais especificamente, lactobacilos, tais como Lactobacillus rhamnosus GG 5, 13 ou L. reuteri 4, e prebióticos para alimentar seletivamente as bactérias boas;
- Estilo de vida: exercício físico, sono regular.
O tratamento de crianças com SII pode incluir estratégias não farmacológicas (dieta, intervenções psicológicas, fibras específicas e probióticos), bem como estratégias farmacológicas, desde que adaptadas aos sintomas do paciente, o que muitas vezes requer uma abordagem multidisciplinar. 8
A evitar:
- a automedicação e/ou uma dosagem e duração além daquelas recomendadas (por exemplo, laxantes repetidos);
- os círculos viciosos: a ansiedade parental, que aumenta com a gravidade dos sintomas da criança, compromete o tratamento. 2
Quando consultar um profissional de saúde? ¹³
- Quando a dor é recorrente (mais de 4 dias por mês, por mais de dois meses), para estabelecer um diagnóstico
- Quando a qualidade de vida da criança é impactada (absenteísmo escolar, isolamento, depressão etc.)
- Antes de iniciar qualquer autotratamento (dieta ou probiótico)
- Em caso de uso prolongado de analgésicos ou laxantes em venda livre
- Em caso de preocupação por parte dos pais (mesmo que não haja sinais de alerta)
O diagnóstico da SII é feito pelo seu médico ou pediatra: serão capazes de avaliar a situação, tranquilizar o seu filho e oferecer cuidados adequados. Se o seu filho sofre de dores abdominais frequentes, converse com um profissional de saúde que poderá orientá-lo para as soluções mais adequadas.
Patients stories: viver com a Síndrome do Intestino Irritável (SII)
Sinais de alerta que requerem consulta imediata
- Histórico familiar de doença inflamatória intestinal crónica, doença celíaca ou úlcera péptica
- Dor abdominal persistente à direita
- Dificuldade em engolir, dor ao engolir
- Vómitos persistentes
- Hemorragia digestiva
- Diarreia noturna
- Artrite
- Ferida ou rachadura ao redor do ânus
- Perda de peso não intencional
- Retardamento do crescimento estatural
- Atraso da puberdade
- Febre inexplicável
Por favor, tenha em atenção
O Biocodex Microbiota Institute tem como objetivo sensibilizar o público em geral e os profissionais de saúde para a importância do microbioma humano. Não se destina a fornecer aconselhamento médico. Em caso de dúvidas ou preocupações, consulte um profissional de saúde.
1. Vermeijden NK, de Silva L, Manathunga S, et al Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
2. Devanarayana NM, Rajindrajith S. Irritable bowel syndrome in children: Current knowledge, challenges and opportunities. World J Gastroenterol. 2018 Jun 7;24(21):2211-2235. doi: 10.3748/wjg.v24.i21.2211.
3. Rome Foundation. Appendix A: Rome IV Diagnostic Criteria for FGIDs. Available from: https://theromefoundation.org/rome-iv/rome-iv-criteria/. [Last concult: 2026 Jan 20]
4. Romano C, Ferrau' V, Cavataio F, Iacono G, Spina M, Lionetti E, Comisi F, Famiani A, Comito D. Lactobacillus reuteri in children with functional abdominal pain (FAP). J Paediatr Child Health. 2014 Oct;50(10):E68-71. doi: 10.1111/j.1440-1754.2010.01797.x.
5. Kianifar H, Jafari SA, Kiani M, et al. Probiotic for irritable bowel syndrome in pediatric patients: a randomized controlled clinical trial. Electron Physician. 2015 Sep 16;7(5):1255-60. doi: 10.14661/1255.
6. Vernon-Roberts A, Alexander I, Day AS. Systematic Review of Pediatric Functional Gastrointestinal Disorders (Rome IV Criteria). J Clin Med. 2021 Oct 29;10(21):5087. doi: 10.3390/jcm10215087.
7. Vermeijden NK, de Silva L, Manathunga S, Spoolder D, Korterink J, Vlieger A, Rajindrajith S, Benninga M. Epidemiology of Pediatric Functional Abdominal Pain Disorders: A Meta-Analysis. Pediatrics. 2025 Feb 1;155(2):e2024067677. doi: 10.1542/peds.2024-067677.
8. Di Nardo G, Barbara G, et al. Italian guidelines for the management of irritable bowel syndrome in children and adolescents : Joint Consensus from the Italian Societies of: Gastroenterology, Hepatology and Pediatric Nutrition (SIGENP), Pediatrics (SIP), Gastroenterology and Endoscopy (SIGE) and Neurogastroenterology and Motility (SINGEM). Ital J Pediatr. 2024 Mar 14;50(1):51. doi: 10.1186/s13052-024-01607-y.
9. Gordon M, Sinopoulou V, Tabbers M et al. Psychosocial Interventions for the Treatment of Functional Abdominal Pain Disorders in Children: A Systematic Review and Meta-analysis. JAMA Pediatr. 2022 Jun 1;176(6):560-568. doi: 10.1001/jamapediatrics.2022.0313.
10. Saulnier DM, Riehle K, Mistretta TA et al. Gastrointestinal microbiome signatures of pediatric patients with irritable bowel syndrome. Gastroenterology. 2011 Nov;141(5):1782-91. doi: 10.1053/j.gastro.2011.06.072.
11. Hollister EB, Oezguen N, Chumpitazi BP, et al. (2019). Leveraging Human Microbiome Features to Diagnose and Stratify Children with Irritable Bowel Syndrome. J Mol Diagn. 2019 May;21(3):449-461. doi: 10.1016/j.jmoldx.2019.01.006.
12. Baştürk A, Artan R, Yılmaz A. Efficacy of synbiotic, probiotic, and prebiotic treatments for irritable bowel syndrome in children: A randomized controlled trial. Turk J Gastroenterol. 2016 Sep;27(5):439-443. doi: 10.5152/tjg.2016.16301.
13. Groen J, Gordon M, Chogle A, et al. ESPGHAN/NASPGHAN guidelines for treatment of irritable bowel syndrome and functional abdominal pain-not otherwise specified in children aged 4–18 years. J Pediatr Gastroenterol Nutr. 2025 Aug;81(2):442-471. doi:10.1002/jpn3.70070.
14. Rutten JMTM, Vlieger AM, Frankenhuis C et al. Home-Based Hypnotherapy Self-exercises vs Individual Hypnotherapy With a Therapist for Treatment of Pediatric Irritable Bowel Syndrome, Functional Abdominal Pain, or Functional Abdominal Pain Syndrome: A Randomized Clinical Trial. JAMA Pediatr. 2017 May 1;171(5):470-477. doi: 10.1001/jamapediatrics.2017.0091.