Diarrea y antibióticos: un caso particular
La diarrea, efecto secundario clásico de la toma de antibióticos, es capaz de comprometer la eficacia del tratamiento obligando a suspenderlo prematuramente. Esta diarrea post-antibioterapia, generalmente benigna, puede a veces enmascarar una infección intestinal más grave.
- Descubrir las microbiotas
- Microbiota y trastornos asociados
- Actuar en nuestras microbiotas
-
Publicaciones
- Acerca del Instituto
Área para profesionales sanitarios
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos

Acerca de este artículo
Si bien erradican los microorganismos patógenos responsables de la infección, los antibióticos pueden del mismo modo destruir algunas bacterias beneficiosas de la microbiota intestinal y provocar un desequilibrio más o menos importante dentro de este ecosistema. Siendo este ecosistema menos rico y diverso, ya no puede desempeñar correctamente sus funciones protectoras2.
El tratamiento con antibióticos no debe ser sistemático15 !
Entre el 10% y el 30% de los pacientes tratados con antibióticos notaron una modificación en su tránsito intestinal a los 3-5 días de empezar su tratamiento, generalmente en forma de diarrea16. Esta diarrea es puramente funcional en la mayoría de los casos y se debe a la disbiosis causada por la toma de antibióticos. Generalmente no produce fiebre, no es grave, es transitoria, y remite al dejar los antibióticos o en las semanas siguientes. No obstante, la disbiosis que comienza en las primeras 24 horas del tratamiento antibiótico dura hasta 6 semanas después de suspenderlo. Nuevos microorganismos, cercanos a las cepas originales, pero no necesariamente idénticos, recolonizan lentamente el intestino y crean un nuevo equilibrio, aunque a menudo permanece incompleto.
Vía libre para los patógenos
A veces, la capa mucosa, verdadera fortaleza de nuestro intestino, se vuelve tan frágil que el organismo se hace más vulnerable a los patógenos. En un 10-20% de los casos, la diarrea es consecuencia de la colonización de la microbiota por Clostridium difficile. Esta bacteria está muy extendida en hospitales y en residencias para personas mayores dependientes que son particularmente vulnerables: en instituciones, hasta un 20% de los residentes (50% de los pacientes en estancias prolongadas) pueden albergar esta bacteria en su intestino sin tener síntomas (portadores asintomáticos). Si bien la mayoría de las diarreas por C. difficile cesan con la suspensión del tratamiento antibiótico, pueden aparecer otras formas más severas (colitis pseudomembranosa y colitis fulminante, especialmente en personas mayores de 65 años17). Por ejemplo, en Estados Unidos esta infección es responsable de alrededor de 30.000 muertes al año18. Las familias de antibióticos frecuentemente implicadas son conocidas: penicilinas, algunas generaciones de cefalosporinas, fluoroquinolonas y clindamicina. Un circuito vicioso que podría convertir el trasplante fecal en una alternativa terapéutica a los antibióticos, con el objetivo de repoblar la microbiota y restaurar la barrera intestinal.
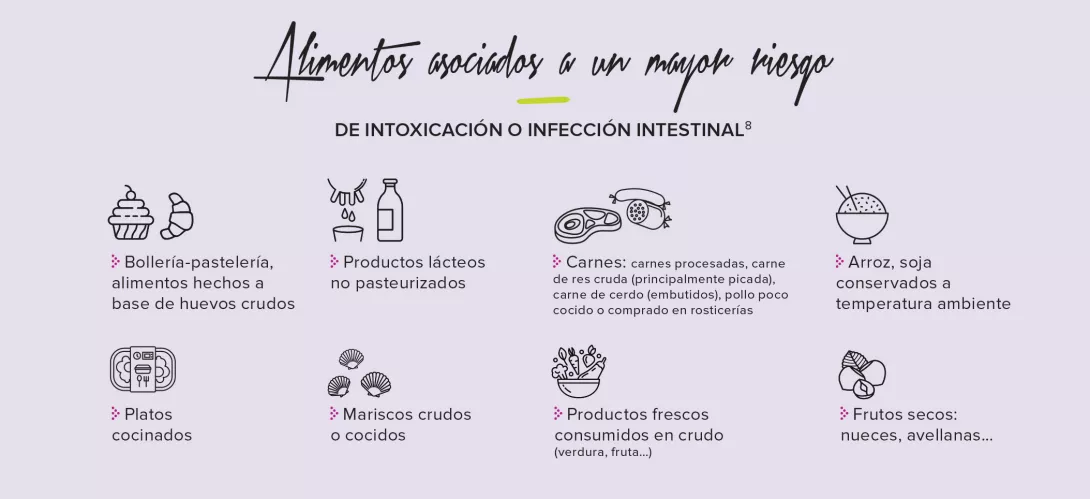
Toxinfecciones alimentarias colectivas
Se habla de toxinfección alimentaria colectiva (TIAC)20 cuando ocurren al menos dos casos agrupados que presentan síntomas idénticos (generalmente gastrointestinales) y atribuibles al mismo alimento.
- Síntomas
Dolor abdominal, diarrea (sanguinolenta o no), náuseas, vómitos, dolor de cabeza, fiebre, dolor muscular
- Duración del episodio
Recuperación rápida en caso de higiene adecuada
- Microorganismos responsables
Salmonella spp., E. coli, Shigella spp., Yersinia spp., Listeria monocytogenes, Staphylococcus aureus, Clostridium spp., Bacillus cereus y toxinas fúngicas (micotoxinas)
- Posibles complicaciones
En sujetos vulnerables o debilitados (lactantes, mujeres embarazadas, personas mayores, individuos inmunodeprimidos), meningitis en caso de infección por Listeria monocytogenes
- Incidencia
En progresión creciente desde 1980 debido al aumento del consumo de productos frescos; disminución del número de casos graves gracias a un mayor control de las condiciones de higiene en los procesos de producción, transformación y distribución de alimentos
15 Piche T. Diarrhée associée aux antibiotiques. Hépato-Gastro & Oncologie Digestive. 2002;9(5):339-44
16 Bartlett JG. CLinical practice. Antibiotic-associated diarrhea. N Engl J Med 2002;346:334-9. Mencionada en Beaugerie L, Sokol H. Acute infectious diarrhea in adults: epidemiology and management. Presse Med. 2013 Jan
17 Castrillon B et al. Infections à Clostridium difficile : spécificités chez le sujet âgé. Rev Med Suisse. 2013; 9 : 2044-8
18 Lessa FC et al. Burden of Clostridium difficile infection in the United States. N Engl J Med. 2015 Jun 11
20 Yeni F et al. Most Common Foodborne Pathogens and Mycotoxins on Fresh Produce: A Review of Recent Outbreaks. Crit Rev Food Sci Nutr. 2016 Jul 3










