Pathologies cutanées associées à une dysbiose
Le microbiote cutané est un système dynamique dans lequel les micro-organismes sont en perpétuelle compétition pour survivre. Parfois, cet équilibre se rompt, des bactéries commensales deviennent des pathogènes opportunistes1,4 et apparaît une dysbiose, caractéristique d’affections cutanées pathologiques (acné, psoriasis, dermatite…) ou non (irritation, plaie, odeur). Reste à savoir si ce déséquilibre en est la cause ou la conséquence2.
Section grand public
Retrouvez ici votre espace dédié
en_sources_title
en_sources_text_start en_sources_text_end
Chapitres
A propos de cet article
Acné, psoriasis, rosacée… : de nombreuses pathologies cutanées sont associées à des dysbioses qui pourraient avoir un caractère diagnostique et prédictif, voire ouvrir la voie à des pistes thérapeutiques potentielles.
CANCER CUTANÉ
Physiopathologie :
dans plusieurs néoplasmes cutanés, des dysbioses semblent impliquées dans la promotion de la cancérogenèse12. A l’inverse, un microbiote sain pourrait inhiber l’apparition de tumeurs en régulant le système immunitaire et contrôlant l’inflammation.
Implication du microbiote :
- possible induction d’un état d’inflammation chronique, conduisant à un cancer cutané, par S. aureus, Streptococcus pyogenes et Pseudomonas aeruginosa, le papillomavirus humain b, le virus Epstein Barr et les champignons Malassezia ou Candida16,
- lien entre l’infection par S. aureus et la gravité du lymphome cutané à cellules T12.
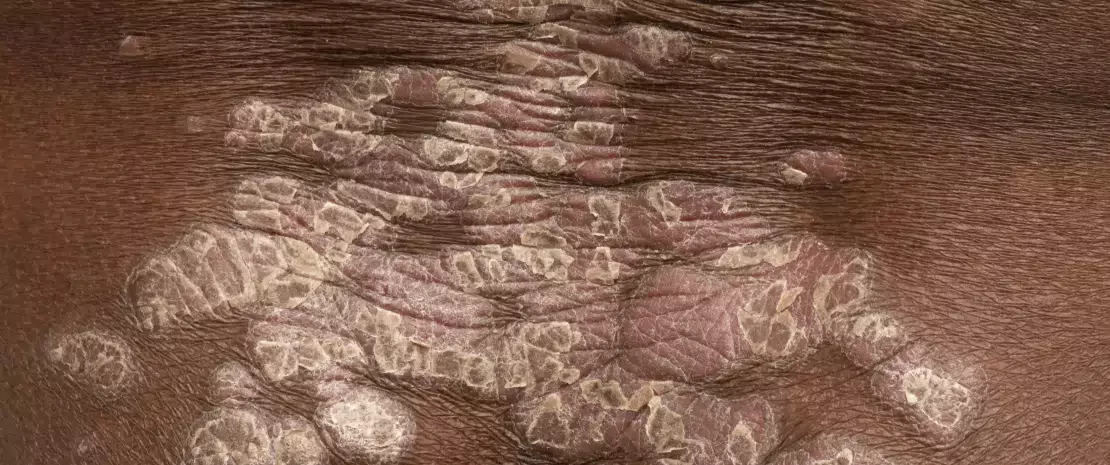
PSORIASIS
Physiopathologie :
pathologie multifactorielle à médiation immunitaire, impliquant des facteurs génétiques, des perturbations du système immunitaire et des déclencheurs environnementaux13.
Prévalence :
2-3 % de la population ; apparaît souvent vers 15-20 ans11 avec souvent deux pics d’incidence (à 20-30 puis à 50-60 ans)13.
Implication du microbiote :
- altération de la composition du microbiote cutané et perte de diversité11, affectant non seulement les lésions, mais aussi l’ensemble du microbiote cutané11.
- microorganismes associés à la maladie encore mal identifiés1,11, avec de nombreuses données contradictoires. Néanmoins S. aureus serait plus présent et participerait à l’inflammation (accroit la réponse des lymphocytes Th17, libérant des cytokines pro-inflammatoires) 11,
- souvent associé à une dysbiose intestinale14.
ACNÉ
Physiopathologie :
maladie inflammatoire chronique multifactorielle qui implique une l’hyperséborrhée, une kératinisation anormale des canaux folliculaires et une dysbiose du microbiote cutané associée à une prédominance des phylotypes virulents de C. acnes9.
Prévalence :
8e maladie cutanée la plus commune touchant 9,38 % de la population mondiale (tous âges confondus), avec une prévalence dans certains pays atteignant 35 à 100 % du groupe d’âge des adolescents10.
Implication du microbiote :
- perte d’équilibre entre les différents phylotypes de C. acnes (le phylotype IA1, plus virulent, devient dominant et induit une inflammation en activant le système immunitaire inné)9,
- perte du contrôle réciproque entre C. acnes (maintien d’un pH acide ; inhibe le développement de S. epidermidis) et S. epidermidis (activité anti-inflammatoire ; limite la prolifération de C. acnes)9,
- rôle pro-inflammatoire secondaire (foliculites) suspecté d’espèces fongiques opportunistes de l’appareil pilo-sébacé (Malassezia et peut-être Candida)11, • effet additionnel de l’alimentation sur la sévérité de l’acné (interaction avec le microbiote intestinal)9.
DERMATITE ATOPIQUE (ECZÉMA)
Physiopathologie :
maladie chronique inflammatoire de la peau associant une forte prédisposition génétique, une perturbation de la barrière cutanée et du système immunitaire (lymphocytes Th2 inflammatoires), d’où une susceptibilité accrue aux infections et aux allergènes11,15.
Prévalence :
jusqu’à 20 % des nourrissons et 3 % des adultes dans le monde11, voire 10 % des adultes dans les pays développés15.
Implication du microbiote :
- perte de diversité du microbiote cutané11,12 aussi bien au niveau des lésions que des zones saines.
- augmentation de l’abondance des staphylocoques, prolifération de S. aureus liée à une moindre production de peptides antimicrobiens par les kératinocytes sous l’influence des lymphocytes Th211. En réponse, présence accrue de S. epidermidis chez les formes les moins sévères12.
- corrélation entre la densité de S. aureus et la sévérité de la maladie, et l’importance de l’inflammation11.
DERMITE SÉBORRHÉIQUE (DS) ET PELLICULES
Physiopathologie :
maladie chronique de la peau reposant sur une interaction complexe entre le champignon Malassezia, les kératinocytes et la réponse inflammatoire induite par une altération de la composition lipidique de la peau12,18.
Prévalence : 3 pics d’incidences (petite enfance, adolescence et après 50 ans) ; la moitié de la population adulte serait touché par la DS et les pellicules11,18.
Implication du microbiote :
- hydrolyse par Malassezia des lipides de la peau en acides gras libres provoquant une réaction inflammatoire12,
- présence accrue d’espèces de Malassezia, M. restricta, M. globose et M. furfur étant les plus couramment associées à la dermite séborrhéique. Les deux premières espèces sont les plus virulentes (production d’acides oléiques irritants, entraînant l’activation d’IL8 et IL-17)18,
- domination du microbiote par les Actinetobacter, Staphylococcus et Streptococcus au niveau des lésions11,
- corrélation entre la gravité de la maladie et une diminution de la diversité bactérienne ; pas de corrélation avec l’abondance de Malassezia12.
ROSACÉE
Physiopathologie :
maladie chronique inflammatoire dont la pathophysiologie reste incertaine, impliquant une réactivité neurovasculaire, une prédisposition génétique, un dysfonctionnement de la réponse immunitaire innée et des comorbidités gastrointestinales17.
Prévalence :
entre 0,9 % et 10 % des populations américaine et européenne11.
Implication du microbiote :
- stimulation de la production de peptides inflammatoires et de facteurs de croissance cellulaire par Demodex folliculorum, un acarien des glandes sébacées. Ce dernier pourrait également être porteur de Bacillus oleronius, une bactérie pro-inflammatoire11,
- implication d’un variant de S. epidermidis, plus virulent que la bactérie commensale11,
- souvent associé à une dysbiose intestinale14.







