МИКРОБИОТА КОЖИ #11
Профессор Маркку Вотилайнен
Медицинский факультет Университета Турку; Университетская клиника Турку, отделение гастроэнтерологии, Турку, Финляндия
Раздел для широкой публики
Найдите здесь свое выделенное место
en_sources_title
en_sources_text_start en_sources_text_end
Делиться - значит заботиться
Возможно, эта тема заинтересует ваших коллег. Почему бы не поделиться ею?
Разделы
Об этой статье
Автор
МИКРОБИОТА КОЖИ И ЗУД
Kim HS, Yosipovitch G. The Skin Microbiota and Itch: Is There a Link? J Clin Med 2020 ; 9 : 1190.
Авторы обсуждают роль микробиоты кожи в патогенезе зуда. Ощущение зуда формируется в эпидермальных нервных волокнах под действием химических медиаторов, образующихся в результате сложного взаимодействия между кератиноцитами (KЦ), воспалительными клетками, нерв - ными окончаниями и микробиотой кожи. Дисбиоз кожи характеризуется выработкой протеаз, различных молекул, связанных с патогенами, и токсинов, что приводит к повреждению кожного барьера. Дегрануляция тучных клеток под действием дельта-токсина способствует развитию воспаления и зуда. Микробиота кожи и мозг взаимодействуют с помощью ней - рохимических медиаторов (ацетилхолин, гистамин, катехоламины, кортикотропин), которые синтезируются микробиотой кожи. Стресс усиливает зуд через ось «кожаголовной мозг». Считают, что в миндале - видном теле под действием микробных сигналов может изменяться ощущение зуда. При хроническом стрессе увеличива - ется выработка кортизола, который непо - средственно активирует кожные бактерии, что увеличивает вирулентность патогеных форм. Это приводит к ослаблению кожного барьера и усилению зуда. Авторы заклю - чают, что косметические/трансдермальные препараты, модулирующие микробиоту кожи, потенциально могут уменьшать ощу - щение зуда.
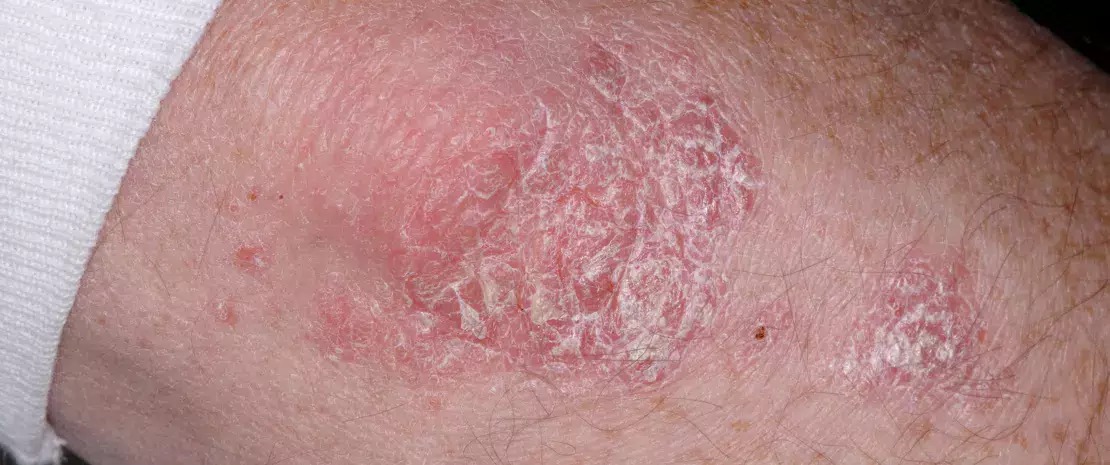
МИКРОБИОТА КОЖИ И ПСОРИАЗ
Авторы исследовали микробиоту псориатических бляшек и непораженной кожи у пациентов с обыкновенным псориазом (ОП) и здоровых добровольцев контрольной группы с помощью количественной ПЦР и секвенирования 16S рРНК. В отличие от непораженной и здоровой кожи, псориатические бляшки характеризовались более высокой бактериальной нагрузкой и меньшим микробным разнообразием. В бляшках было меньше Cutibacterium (Cu) и больше – Corynebacterium (Cr). В очагах поражения отношение Cr/Cu+Cr было выше, чем в непораженной коже. Эти результаты показывают, что ОП был основной причиной нарушения баланса между Cu и Cr в коже. Количество Cr коррелировало с тяжестью псориатических поражений, а Cu – с общим количеством бактерий в коже. Все это заставляет думать, что микробиота кожи может играть важную роль в патогенезе ОП.