АНТИБИОТИКИ — ОБОЮДООСТРЫЙ МЕЧ В ЛЕЧЕНИИ КОЖНЫХ ЗАБОЛЕВАНИЙ
Действие антибиотиков на микробиоту кожи изучали в основном в контексте лечения акне. Применение антибиотиков может иметь ряд неблагоприятных последствий, включая нарушение микробиоты, резистентность бактерий и риск последующих инфекций кожи или других участков тела.
Раздел для широкой публики
Найдите здесь свое выделенное место
en_sources_title
en_sources_text_start en_sources_text_end
Делиться - значит заботиться
Возможно, эта тема заинтересует ваших коллег. Почему бы не поделиться ею?
Разделы
Об этой статье
Автор
Микробиота кожи человека, которую долгое время считали в основном источником инфекции, в настоящее время признана важным фактором сохранения и поддержания здоровья организма1. Способствуя иммунной защите, iона играет ключевую роль в восстановлении тканей и выполнении барьерных функций, подавляя колонизацию или инфицирование условно-патогенными микроорганизмами2.
КАЖДОМУ УЧАСТКУ КОЖИ — СВОЯ МИКРОБИОТА
Микробиота кожи служит прибежищем миллионов бактерий, а также грибов и вирусов. Corynebacterium, Cutibacterium (ранее известные как Propionibacterium), Staphylococcus, Micrococcus, Actinomyces, Streptococcus и Prevotella являются наиболее распространенными родами бактерий на коже человека3. Однако, относительное обилие таксонов бактерий в значительной степени зависит от местной микросреды рассматриваемого участка кожи и особенно от его физиологических характеристик, то есть от того, является ли он сальным, влажным или сухим. Следовательно, липофильные виды Cutibacterium преобладают на сальных участках, в то время как виды Staphylococcus и Corynebacterium особенно многочисленны на влажных4.
ОТ ФИЗИОЛОГИИ К ПАТОЛОГИИ: АМБИВАЛЕНТНАЯ РОЛЬ C. ACNES
Факультативный анаэроб C. acnes является одним из наиболее распространенных бактериальных видов в микробиоме кожи. Он участвует в развитии акне — хронического воспалительного заболевания кожи со сложным патогенезом5. В отличие от прежних представлений, недавние исследования показывают, что гиперпролиферация C. acnes — не единственный фактор в возникновении акне6. Действительно, акне вызывают потеря баланса между различными штаммами C. acnes вместе с дисбиозом микробиоты кожи6. Более того, взаимодействие между S. epidermidis и C. acnes имеет решающее значение в регуляции гомеостаза кожи: S. epidermidis подавляет рост C. acnes и воспаление кожи. В свою очередь C. acnes путем секреции пропионовой кислоты, которая участвует в поддержании кислых значений рН пилосебацейных фолликулов, ингибирует развитие S. epidermidis. Malassezia, наиболее распространенный грибок кожи, также играть роль в развитии рефрактерных форм акне за счет рекрутинга иммунных клеток, хотя его роль требует дополнительного изучения6.
АНТИБИОТИКИ ПРИ АТОПИЧЕСКОМ ДЕРМАТИТЕ: ДРУГ ИЛИ ВРАГ?
При атопическом дерматите (АД) у пациентов наблюдается дисбиоз кожной микробиоты, который характеризуется чрезмерным ростом Staphylococcus aureus, играющим решающую роль в проявлениях АД.14 Хотя лечение антибиотиками было неэффективно в лечении АД,15 способно вызывать резистентность бактерий и привести к пагубному воздействию на комменсалов кожи,14,16 их всё равно часто используют с этой целью.
ЛЕЧЕНИЕ АКНЕ — ВАЖНЫЙ ИСТОЧНИК АНТИБИОТИКОРЕЗИСТЕНТНОСТИ
Несмотря на регулярное использование, местных и пероральных антибиотиков для лечения акне, они вызывают несколько проблем. Первой проблемой, акцентируемой экспертами, является нарушение микробиоты кожи, хотя точных данных по этому вопросу пока мало. Недавнее про- дольное исследование сравнивало микробиоту щек 20 пациентов с акне до и после шести недель пероральной терапии доксициклином. Интересно, что воздействие антибиотиков сопровождалось увеличением бактериального разнообразия. По мнению авторов, это могло быть связано с уменьшением колонизации C. acnes, которые высвобождали пространство для роста других бактерий7.
Дерматологи назначают больше антибиотиков, чем любые другие специалисты. Две трети этих назначений касаются лечения акне8.
Однако наиболее серьезное беспокойство по поводу использования антибиотиков для лечения акне связано с резистентностью бактерий. Обна- руженная в 1970-х, она является серьезной проблемой в дерматологии с 1980-х годов.8 Резистентность C. acnes наиболее подробно задокументирована: последние данные указывают на то, что частота резистентности в отдельных странах достигает >50% в случае эритромицина, 82–100% в случае азитромицина и 90% в случае клиндамицина. Хотя тетрациклины по-прежнему в значительной степени эффективны против большинства штаммов C. acnes, частота резистентности к ним растет, составляя от 2% до 30% в разных географических регионах9. При этом резистентность к антибиотикам не ограничивается C. acnes: хотя показано, что местные антибиотики, применяемые пациентами с акне (особенно в режиме монотерапии), способствуют появлению резистентных кожных бактерий, таких как S. epidermidis, применение пероральных антибиотиков сопровождалось увеличением числа антибиотикорезистентных S. pyogenes в ротоглотке.10,8 Кроме того, сообщалось, что с лечением акне антибиотиками может быть связана повышенная частота инфекций верхних дыхательных путей и фарингита11,12.

ЭКСПЕРТНОЕ МНЕНИЕ
Антибиотики убивают чувствительные бактерии кожи (Cutibacterium acnes), одновременно создавая дыры в микробиоте, которые заполняют резистентные бактерии. Это приводит к дисбиозу кожи и сверхэкспрессии бактерий с множественной лекарственной устойчивостью. У 60% пациентов, получавших лечение акне, обнаруживают штаммы C. acnes, резистентные к макролидам, при этом 90% штаммов Staphylococcus epidermidis также резистентны к макролидам. Применение антибиотиков может иметь последствия и в ортопедии, в которой также выявляли множество устойчивых к макролидам штаммов C. acnes. Во время операции — например, протезирования тазобедренного сустава, — существует риск формирования абсцесса. Лечить его будет еще сложнее, поскольку эта бактерия выделяет биопленки, которые фиксируются к протезу. По этой причине для профилактики селекции резистентных бактерий важно ограничивать использование местных антибиотиков насколько это возможно (максимальный курс лечения — 8 дней).
ПРИЗЫВ К ОГРАНИЧЕННОМУ ПРИМЕНЕНИЮ АНТИБИОТИКОВ
Возможные последствия антибиотикорезистентности, вызванной лечением акне, многочисленны: неэффективность самого лечения акне (см. клинический случай), инфекции, вызванные условно-патогенными микроорганизмами (местные или системные) и распространение резистентности в популяции8. Несмотря на это, частота назначения антибиотиков для лечения акне остается высокой, а само лечение проводят дольше, чем рекомендовано в руководствах.13 На фоне этой растущей обеспокоенности эксперты призывают к более осторожному применению антибиотиков в лечении акне.13 В частности, Международный альянс по улучшению результатов лечения акне предложил свою стратегию (см. вставку ниже).
Стратегии Международного альянса по совершенствованию терапии акне, направленные на уменьшение антибиотикорезистентности Cutibacterium acnes и других бактериий
ТЕРАПИЯ ПЕРВОЙ ЛИНИИ
- Комбинировать местный ретиноид с пероральным или местным противомикробным средством
При необходимости добавления антибиотика к терапии:
-
Ограничивать лечение короткими периодами; отменять его при недостаточном улучшении или прекращении улучшения
-
Пероральные антибиотики в идеале следует использовать 3 месяца
-
Параллельно назначать препарат, содержащий бензоилпероксид, или использовать его в период вымывания
-
Не использовать исключительно в режиме монотерапии
-
Избегать одновременного использования пероральных и местных антибиотиков
-
Не менять антибиотики без надлежащего обоснования
ПОДДЕРЖИВАЮЩАЯ ТЕРАПИЯ
-
Использовать местные ретиноиды с добавлением бензоилпероксида при необходимости
-
Избегать назначения антибиотиков
По материалам Walsh TR и соавт., 2016 г.5
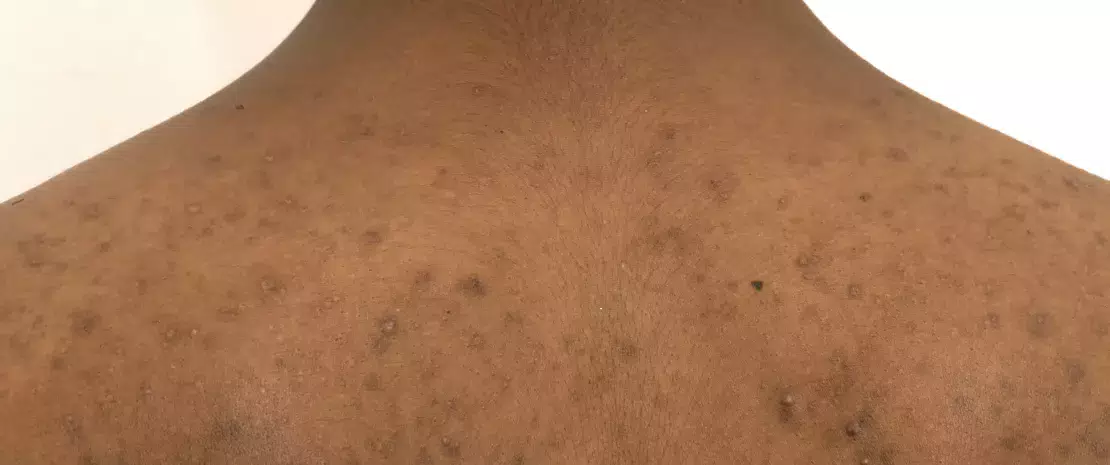
КЛИНИЧЕСКИЙ СЛУЧАЙ
-
Подросток обратился к дерматологу по поводу акне на лице — на лбу, подбородке, щеках. Он получал местное лечение эритромицином.
-
Через 4-5 недель после начала лечения у него на лице лице появилось новые папулы и пустулы. Он повторно обратился к врачу, который назначил эритромицин внутрь.
-
1 месяц спустя пациент вернулся к врачу, потому что высыпания распространились на шею (обильное импетиго). Врач взял образец одной из пустул для посева.
-
Он выявил стафилококк, а антибиотикограмма — резистентность к макролидам. Врач назначил перекись бензоила, которая позволила достичь ремиссии в течение 10 дней.