Une bactérie pour prévenir le diabète ?
Pour le moment, ce rêve n’a été validé que dans des éprouvettes et chez la souris, pas encore chez l’homme. Mais la bactérie A. indistinctus pourrait améliorer la résistance à l’insuline chez les personnes prédiabétiques.
- Comprendre les microbiotes
- Microbiote et troubles associés
- Agir sur nos microbiotes
-
Publications
- À propos de l’Institut
Section professionnels de santé
Retrouvez ici votre espace dédié
en_sources_title
en_sources_text_start en_sources_text_end

A propos de cet article
Le (sidenote: Diabète Maladie chronique qui se déclare lorsque le pancréas ne produit pas suffisamment d’insuline, ou lorsque l’organisme n’est pas capable d’utiliser efficacement l’insuline qu’il produit. Avec le temps, le diabète peut causer des lésions vasculaires dans le cœur, les yeux, les reins et les nerfs. ) est une histoire de sucre, et plus précisément de (sidenote: Glycémie Taux de sucre dans le sang. ) . Objectif : éviter les pics (ou hyper-glycémie) après un repas. Chez une personne en bonne santé, l’ (sidenote: Insuline Hormone fabriquée par le pancréas, chargée de faire baisser le taux de sucre du sang pour le ramener autour de 1 g/l. ) s’occupe de réguler ce taux autour de 1g/l. Chez les diabétiques, le corps n’y parvient pas, soit parce que le pancréas ne produit pas assez d’insuline (diabète de type I), soit parce que l’organisme résiste aux ordres de cette insuline (diabète de type II). Le microbiote intestinal semble impliqué dans la résistance à l’insuline observée chez les diabétiques de type II, mais les mécanismes en jeu demeurent flous. Ou plutôt « demeuraient » car une étude publiée dans la prestigieuse revue Nature éclaire le sujet.
Des mini-sucres favorisant la résistance à l’insuline
Le constat des chercheurs : plus nos selles sont riches en certaines molécules, plus notre degré d’insulinorésistance est élevé. Ainsi, les fèces des volontaires résistants à l’insuline contenaient bien plus de (sidenote: Glucides Famille de macronutriments regroupant les sucres (ou « glucides simples »), qui présentent souvent une saveur sucrée (glucose, fructose, galactose, maltose, lactose, saccharose) et les amidons (ou « glucides complexes »). ) fécaux, en particulier de tous petits (sidenote: Sucres Fructose, galactose, mannose et xylose. ) fabriqués par les bactéries. Or, ces mini-sucres sont loin d’être inoffensifs : ils favorisent l’accumulation de graisses, stimulent notre système immunitaire au point de créer une inflammation (certes faible mais prolongée et délétère) et conduisent, in fine, à la résistance à l’insuline.
2 millions de décès liés au diabète (1,5 million) et aux maladies rénales dues au diabète (0,5 million) en 2019.
422 millions 108 millions de diabétiques en 1980, contre 422 millions en 2014.
+ 3% Entre 2000 et 2019, le taux de mortalité due au diabète selon l’âge a augmenté de 3 %.
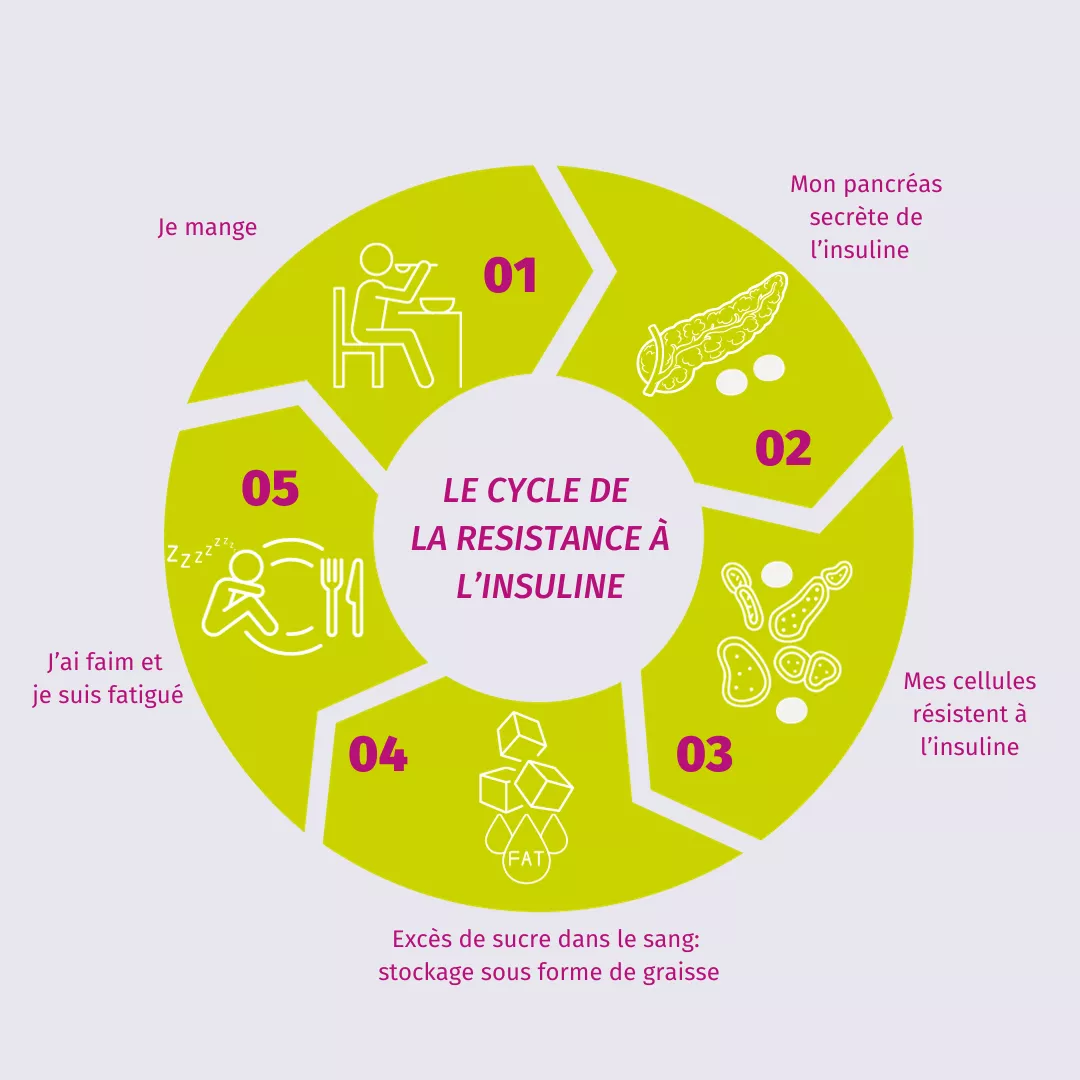
Le cycle de la résistance à l’insuline : un déséquilibre métabolique où, malgré la sécrétion d’insuline par le pancréas après un repas, les cellules résistent à son action. Le glucose reste dans le sang, est stocké en graisse, et génère fatigue et faim. Ce mécanisme favorise le diabète de type 2.
Les bactéries impliquées
Deux types de bactéries semblent impliquées :
- des bactéries de la famille des Lachnospiraceae qui vont de pair avec une production plus élevée de ces petits sucres et une résistance à l’insuline ;
- et des bactéries de type Bacteroidales (Bacteroides, Alistipes et Flavonifractor) qui réduisent ces sucres et la résistance à l’insuline.
Un effet direct des « gentilles » Bacteroidales a même été mesuré : en éprouvette, elles dévorent les mini-sucres. La plus gloutonne ? L’espèce Alistipes indistinctus qui met à son menu la plus grande variété de mini-sucres. Et cela fonctionne également chez des souris obèses : une pincée de A. indistinctus abaisse la quantité de mini-sucres dans les selles, la glycémie des animaux et les rend plus sensibles à l’insuline.
Les implications de ces travaux sont doubles, même si des essais chez l’homme sont bien entendu indispensables avant toute recommandation :
• Lachnospiraceae pourrait être un biomarqueur du pré-diabète
• et le probiotique A. indistinctus pourrait améliorer la sensibilité à l’insuline chez les personnes prédiabétiques.
Conclusion
En résumé, cette découverte ouvre de nouvelles pistes pour prévenir le diabète et mieux réguler la glycémie. En agissant tôt sur les symptômes, les patients pourraient réduire le risque de complications liées à cette maladie. Associée à un traitement adapté, une bonne hygiène de vie, incluant une activité physique régulière, reste essentielle pour maintenir sa santé.














