Microbiota respiratoria e infecciones pulmonares relacionadas con la fibrosis quística
En niños ya se ha demostrado una correlación entre la evolución de la fibrosis quística y variaciones de las poblaciones microbianas de las vías respiratorias. Las respuestas derivadas de esta asociación podrían ayudar a comprender mejor los mecanismos patógenos que intervienen en otras enfermedades respiratorias. Además, una mejor caracterización de las distintas microbiotas podría facilitar el desarrollo de métodos de evaluación, diagnóstico y tratamiento más selectivos y menos invasivos.
Espacio para el público general
Encuentra aquí tu espacio dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos
Acerca de este artículo
La caracterización precisa de la microbiota de las vías respiratorias revela la especificidad de las poblaciones bacterianas en niños con fibrosis quística. Esto podría abrir el camino a la identificación de factores de riesgo de infecciones pulmonares y al desarrollo de mejores estrategias terapéuticas.

UNA TECNOLOGÍA MÁS REFINADA
Los adelantos que se han conseguido recientemente en las técnicas de cribado molecular, secuenciación y análisis metagenómicos han contribuido a la caracterización más precisa de la microbiota de las vías respiratorias del ser humano. Esta mayor precisión se acompaña de una mejor comprensión de las complejas relaciones entre las distintas poblaciones de microorganismos y el sistema respiratorio del huésped, ya sea que éste último goce de buena salud o no. A este respecto, la fibrosis quística representa un buen ejemplo porque las infecciones pulmonares, que desempeñan un papel determinante en la patogenia de la enfermedad, evolucionan con el paso del tiempo. Las infecciones (relativamente) benignas por Staphylococcus aureus y Haemophilus influenzae padecidas en la infancia se convierten en infecciones persistentes por bacterias gramnegativas de tipo Pseudomonas aeruginosa, cuya severidad aumenta con el paso de los años. Esta progresión se acompaña de alteraciones de la microbiota de las vías respiratorias y lleva a plantearse una pregunta subyacente: ¿son estas disbiosis consecuencias de la enfermedad o bien, al contrario, contribuyen al desarrollo de episodios infecciosos?
EJEMPLOS DE DIVERSIDAD
Aunque una revisión de la literatura científica no haya dado una respuesta definitiva a la pregunta sobre la relación de causa y efecto, sí permitió identificar diferencias entre la microbiota respiratoria sana y la microbiota alterada por la fibrosis quística14. La primera es más diversificada y se caracteriza por el predominio de uno o dos géneros bacterianos entre Staphylococcus, Dolosigranulum, Corynebacterium, Haemophilus, Streptococcus y Moraxella; los tres últimos exponen a un mayor riesgo de desarrollar infecciones pulmonares agudas. Por su parte, los niños con fibrosis quística presentan un entorno bacteriano menos denso y menos diversificado, en el que predominan Corynebacterium y Streptococcus. La disbiosis parece acentuarse con el paso del tiempo, en función del grado de severidad de la enfermedad. Durante la fase terminal es posible incluso que solo estén presentes uno o dos patógenos.
¿CÓMO MEJORAR EL TRATAMIENTO?
Una vez conocidas las especificidades y la evolución de la microbiota de las vías respiratorias de pacientes con fibrosis quística, surge la cuestión de las interacciones entre las disbiosis y el desarrollo estructural y funcional de las infecciones pulmonares. El esclarecimiento de los mecanismos implicados podría facilitar la identificación de posibles factores patogénicos o protectores y, por tanto, el diseño de nuevas estrategias profilácticas y terapéuticas.
14 Frayman KB, Armstrong DS, Grimwood K, Ranganathan SC. The airway microbiota in early cystic fibrosis lung disease. Pediatr Pulmonol. 2017;52(11):1384-1404.
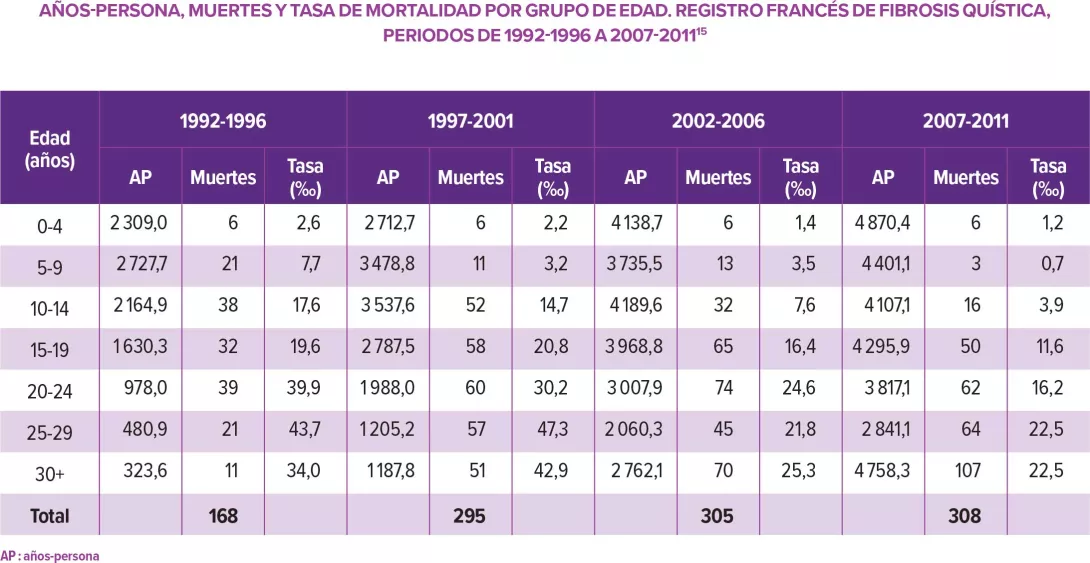
15 Bouet S, Bellis G, Lemonnier L, et al. Mortalité par mucoviscidose : analyse des données du Registre français, 1992-2012. BEH. 2015;(38-39):710-7.







