O ácido indole-3-acético (3-IAA) derivado da microbiota intestinal influencia a eficácia da quimioterapia no cancro do pâncreas
ARTIGO COMENTADO - Fase adulta
Pelo Prof. Harry Sokol
Gastroenterologia e Nutrição, Hospital Saint-Antoine, Paris, França
Área para o público geral
Encontre aqui o seu espaço dedicado
en_sources_title
en_sources_text_start en_sources_text_end
Capítulos
Sobre este artigo
Autor
Comentário ao artigo de Tintelnot et al. Nature 2023 [1]
Prevê-se que o adenocarcinoma ductal pancreático (PDAC) seja o segundo cancro mais mortífero até 2040, devido à elevada incidência de doença metastática e à resposta limitada ao tratamento. Menos de metade dos doentes responde à quimioterapia, o principal tratamento para o PDAC, e as variações genéticas dos doentes não são suficientes para explicar estas diferenças de resposta. A dieta é um dos fatores ambientais que pode influenciar a resposta à terapia, mas o seu papel no PDAC não é claro. Aqui, utilizando a sequenciação metagenómica e o rastreio metabolómico, os autores demonstraram que o ácido indol-3-acético (3-IAA), um metabolito do triptofano derivado da microbiota, é enriquecido nos doentes que respondem ao tratamento. O transplante de microbiota fecal, as intervenções dietéticas com triptofano e a administração oral de 3-IAA aumentam a eficácia da quimioterapia em modelos de ratinhos humanizados de PDAC. Utilizando uma combinação de experiências de perda de função e de ganho de função, os autores mostraram que a eficácia do 3-IAA e da quimioterapia requer a presença de mieloperoxidase (MPO) derivada de neutrófilos. A MPO oxida o 3-IAA que, em combinação com a quimioterapia, regula em baixa as enzimas que degradam as espécies reativas de oxigénio (ROS), a glutationa peroxidase 3 e a glutationa peroxidase 7. Tudo isto leva a uma acumulação de ROS e a uma desregulação da autofagia nas células cancerígenas, comprometendo a sua capacidade metabólica e, em última análise, a sua proliferação. Em humanos, os autores observaram uma correlação significativa entre os níveis de 3-IAA e a eficácia da terapia em duas coortes independentes de PDAC. Em resumo, os autores identificaram um metabolito derivado da microbiota que tem implicações clínicas no tratamento do PDAC, e fornecem motivação para considerar intervenções nutricionais durante o tratamento de pacientes com cancro.
O que é que já sabemos sobre isto?
A terapêutica com múltiplos fármacos, quer com 5-fluorouracilo (5-FU), irinotecano e oxaliplatina em combinação com ácido folínico (FOLFIRINOX), quer com gemcitabina e nabpaclitaxel (GnP), é considerada o padrão de tratamento para doentes com PDAC metastático (mPDAC). No entanto, menos de metade dos doentes respondem à terapêutica e os doentes que não respondem (não respondedores, NRs) morrem em poucas semanas em sofrimento doloroso. As alterações genéticas no PDAC pouco explicam as diferenças entre os doentes que respondem ao tratamento (doentes respondedores (R)) e os doentes NR, deixando os fatores ambientais, incluindo a microbiota intestinal, como potenciais mediadores da eficácia da quimioterapia. Por conseguinte, é urgente identificar os fatores ambientais que poderiam explicar as diferenças entre os doentes R e NR, a fim de desenvolver novos conceitos para futuras terapias. Foi demonstrado que a microbiota intestinal está envolvida na resposta à imunoterapia em doentes com melanoma e muitos outros cancros e pode ser modulado pela dieta [2, 3]. Em doentes raros com PDAC localizado que sobrevivem a longo prazo, as bactérias podem passar do intestino para o tumor e controlar a ativação imunitária antitumoral. No entanto, a maior parte dos doentes com PDAC agressivo e resistente à imunoterapia são tratados com poliquimioterapia e ainda não é claro se e como a microbiota ou os hábitos alimentares influenciam a sua eficácia [4].
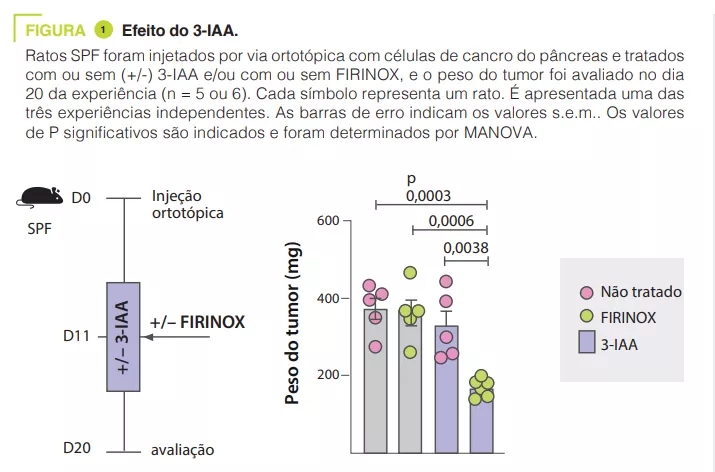
- A microbiota intestinal é diferente em doentes com PDAC que respondem e não respondem à quimioterapia
- O metabolito triptofano 3-IAA, produzido pela microbiota, é enriquecido em doentes que responderam
- O 3-IAA aumenta a eficácia da quimioterapia através do aumento da produção de ROS pelos neutrófilos e da diminuição da autofagia nas células cancerígenas
Quais são as principais conclusões deste estudo?
A análise da microbiota de 30 doentes com mPDAC revelou diferenças entre os doentes R e NR. A transferência da microbiota dos doentes R para ratinhos com tumores pancreáticos reduziu o tamanho dos tumores após a quimioterapia. O metabolito triptofano 3-IAA foi enriquecido tanto nos doentes R como nos ratinhos com microbiota R, contribuindo potencialmente para a resposta à quimioterapia. A administração de 3-IAA melhorou a eficácia da quimioterapia em ratinhos (figura 1). A análise das células imunitárias nos ratinhos revelou um aumento das células T CD8+ e uma diminuição dos neutrófilos nos ratinhos com um microbiota associado a uma boa resposta à quimioterapia. O 3-IAA afetou a MPO dos neutrófilos, reduzindo assim a sua sobrevivência. A combinação de 3-IAA e quimioterapia reduziu o número de neutrófilos e inibiu o crescimento do tumor, com a MPO a desempenhar um papel crucial. Foi sugerido que a MPO induz a produção de ROS, levando à morte celular durante a quimioterapia. Experiências in vitro mostraram que o 3-IAA aumentou os níveis de ROS (espécies reativas de oxigénio). Este efeito foi confirmado in vivo e a inibição das ROS pela N-acetilcisteína eliminou a eficácia do FIRINOX em ratinhos com níveis elevados de 3-IAA. Os autores mostraram então que o efeito do 3-IAA estava ligado a uma regulação negativa da autofagia. Por fim, concentrações séricas elevadas de 3-IAA foram correlacionadas com uma redução da contagem de neutrófilos e uma melhoria da sobrevivência em duas coortes de doentes humanos.
Quais são as consequências práticas?
A microbiota intestinal tem um efeito sobre a resposta à quimioterapia. Entre os mecanismos envolvidos, este estudo demonstra o papel dos metabolitos microbianos, particularmente os metabolitos do triptofano. Entre estes, o 3-IAA não só é um marcador preditivo da resposta à quimioterapia no PDAC, como também pode representar uma molécula terapêutica adjuvante.
CONCLUSÃO
A microbiota intestinal tem um efeito sobre a resposta à quimioterapia no PDAC. Um dos seus metabolitos, o 3-IAA, é preditivo de uma boa resposta à quimioterapia e aumenta o seu efeito induzindo a acumulação de ROS e reduzindo a autofagia das células cancerígenas.
1.Tintelnot J, Xu Y, Lesker TR, et al. Microbiota-derived 3-IAA influences chemotherapy efficacy in pancreatic cancer. Nature 2023 ; 615 : 168-74.
2. Baruch EN, Youngster I, Ben-Betzalel G, et al. Fecal microbiota transplant promotes response in immunotherapy-refractory melanoma patients. Science 2021 ; 371 : 602-9.
3. Spencer CN, McQuade JL, Gopalakrishnan V, et al. Dietary fiber and probiotics influence the gut microbiome and melanoma immunotherapy response. Science 2021 ; 374 : 1632-40.
4. Thomas RM, Jobin, C. Microbiota in pancreatic health and disease: the next frontier in microbiome research. Nat Rev Gastroenterol Hepatol 2020 ; 17 : 53-64.


