Microbiote ORL : quand les antibiotiques menacent notre première ligne de défense
En perturbant le microbiote des oreilles, du nez et de la gorge (microbiote dit ORL), les antibiotiques peuvent laisser la voie libre à des pathogènes opportunistes impliqués dans les infections auriculaires et respiratoires. Leurs effets seraient particulièrement contre-productifs en cas d'otite moyenne aiguë.
Section grand public
Retrouvez ici votre espace dédié
en_sources_title
en_sources_text_start en_sources_text_end
Chapitres
A propos de cet article
ORL
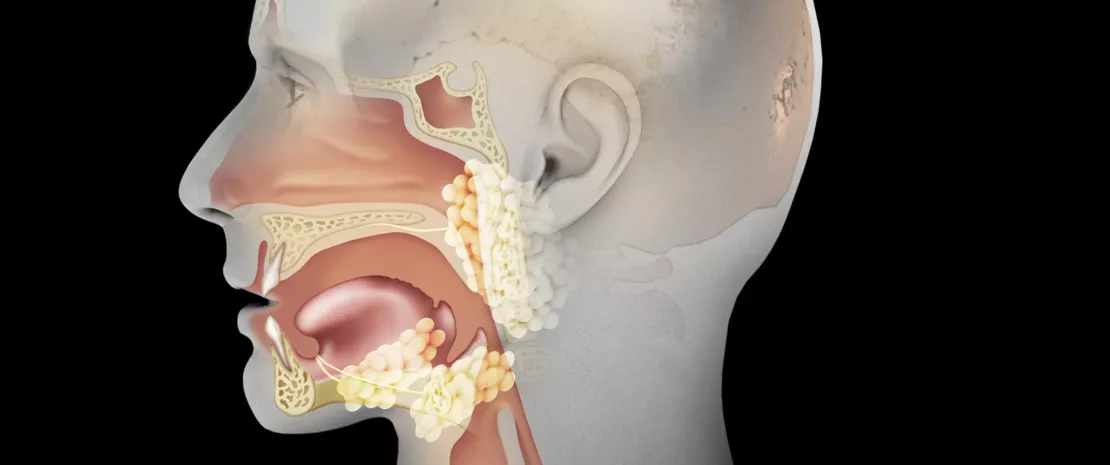
Ce que l'on appelle communément le microbiote « ORL » (Oto pour les oreilles, Rhino pour le nez et Laryngo pour la gorge) désigne en réalité plusieurs microbiotes. Les antibiotiques sont susceptibles d'agir distinctement sur ces différents microbiotes qui vont de celui présent dans la cavité buccale jusqu’à celui du pharynx, en passant par ceux des sinus et de l'oreille moyenne. Ce chapitre est principalement consacré aux effets des antibiotiques sur le microbiote des voies aériennes supérieures (VAS), qui constitue un excellent cas d'école : alors qu’il apparaît comme l'un des garants de la santé auriculaire, ce microbiote est menacé par les antibiotiques justement prescrits à cette fin, notamment en cas d'otite moyenne aiguë (OMA).
“L'incidence de l'otite moyenne aiguë est multipliée par 2,6 dans les 7 jours suivant l'administration d'antibiotiques pour des infections des voies aériennes supérieures.”
Le microbiote des VAS, un allié dans la santé auriculaire ?
Le microbiote des VAS est colonisé dès la naissance par différentes bactéries commensales (Dolosigranulum Corynebacterium, Staphylococcus, Moraxella, Streptococcus). Une abondance relative plus élevée de certaines espèces commensales (Dolosigranulum spp. et Corynebacterium spp.) ainsi qu'une plus grande diversité du microbiote nasopharyngé1 sont associées à une incidence plus faible de la colonisation par Streptococcus pneumoniae, Haemophilus influenzae et Moraxella catarrhalis2,3, trois otopathogènes impliqués dans les OMA.
Traitement antibiotiques : beaucoup de risques pour peu de bénéfices
Or, l'exposition aux antibiotiques affecte le microbiote des VAS en diminuant l'abondance des espèces protectrices et en augmentant l'abondance des bactéries à Gram-négatif (Burkholderia spp., Enterobacteriaceae, Comamonadaceae, Bradyrhizobiaceae)4,5, ainsi que celle de S. pneumoniae, H. influenzae et M. catarrhalis5. En cas de traitement antibiotique, si ces bactéries ont acquis une résistance elles ont alors la possibilité de se multiplier au point de devenir pathogènes6 (alors qu’elles ne parviendraient pas à rivaliser avec les autres sinon.) En outre, on considère qu'il est peu probable que les antibiotiques confèrent un quelconque avantage dans la plupart des cas d'OMA pédiatrique (le principal motif de prescription d'antibiotiques aux enfants7) et d'autres infections des VAS (maux de gorge ou rhumes)7,8, en raison de la nature souvent non bactérienne de ces affections : de 60 à 90 % des enfants atteints d'une OMA guérissent sans antibiotiques9,10. Enfin, les antibiotiques conduisent à une dysbiose du microbiote intestinal qui peut se traduire par des effets secondaires tels que la diarrhée associée aux antibiotiques3,11 (voir la section p.4 sur le microbiote intestinal).
L'avis d'un expert
Dans une flore vierge de tout traitement antibiotique, il existe un équilibre harmonieux entre les différentes bactéries commensales. La perturbation de cet équilibre par les antibiotiques peut favoriser la prolifération de certaines bactéries, susceptibles de devenir pathogènes. En particulier, la prise répétée d'antibiotiques favorise la sélection de bactéries multi-résistantes qui ne peuvent plus être contrôlées par la flore commensale, ce qui entraîne des complications infectieuses plus fréquentes. Il semble donc essentiel de préserver la flore native et son équilibre naturel en limitant l'utilisation des antibiotiques aux situations où ils sont strictement nécessaires.



