La transplantation de microbiote fécal surmonte la résistance au traitement par anti-PD-1 chez les patients atteints de mélanome
Article commenté - Rubrique adulte
Par le Pr Harry Sokol
Gastro-entérologie et nutrition, Hôpital Saint-Antoine, Paris, France
Section grand public
Retrouvez ici votre espace dédié
en_sources_title
en_sources_text_start en_sources_text_end
Chapitres
A propos de cet article
Auteur
Commentaires de l'article de Davar et al. Science 2021 [1]
L’immunothérapie anti-PD-1 (programmed cell death protein 1) offre des avantages cliniques à long terme aux patients atteints de mélanome avancé même si un certain nombre de patients sont résistant à ces traitements. La composition du microbiote intestinal est en corrélation avec l’efficacité de cette thérapie dans les modèles précliniques et chez les patients cancéreux. Pour déterminer si la résistance à l’anti-PD-1 peut être surmontée en modifiant le microbiote intestinal, cet essai clinique a évalué l’innocuité et l’efficacité de la transplantation de microbiote fécal (TMF) issue de répondeurs a ux anti-PD-1 chez des patients atteints de mélanome réfractaire aux anti-PD-1. Cette combinaison a été bien tolérée, a apporté un bénéfice clinique chez 6 des 15 patients évalués et a induit une modification rapide et durable du microbiote. Les répondeurs présentaient une abondance accrue de taxons précédemment associés à une réponse aux anti-PD-1, comme Faecalibacterium prausnitzii et Akkermansia muciniphila, une augmentation de l’activation des lymphocytes T CD8+ et une diminution de la fréquence des cellules myéloïdes exprimant l’i nterleukine-8. Les répondeurs avaient des signatures protéomiques et métabolomiques distinctes, et des analyses bioinformatiques ont confirmé que le microbiome intestinal régulait ces changements. Collectivement, ces résultats montrent que la TMF associé aux anti-PD-1 ont modifié le microbiome intestinal e t reprogrammé le microenvironnement tumoral.
Que sait-on déjà à ce sujet ?
Le blocage des points de contrôle immunitaire avec des anticorps monoclonaux ciblant la protéine de mort cellulaire programmée 1 (programmed cell death protein 1, PD-1) offre des avantages cliniques à long terme à près de 40 % des patients atteints de mélanome avancé [2]. En plus des mécanismes intrinsèques à la tumeur soutenant la résistance aux anti-PD-1, le microbiome intestinal est un régulateur tumoral extrinsèque majeur des réponses aux anti-PD-1 [3]. Chez la souris, la composition du microbiome intestinal module l’activité thérapeutique des anti-PD-1 et des anticorps dirigés contre son ligand (PD-L1). De plus, l’administration de certaines bactéries commensales intestinales ou la transplantation de microbiote fécal (TMF) favorise l’efficacité de l’anti-PD-1 chez des souris porteuses de mélanome [4]. Bien que plusieurs études aient rapporté qu’un microbiome intestinal favorable était associé à une réponse aux anti-PD-1 chez les patients cancéreux, sa composition précise n’est pas encore entièrement comprise. Spécifiquement dans le mélanome, des espèces bactériennes clés appartenant à divers phylums, notamment les Actinobactéries (Bifidobacteriaceae spp. et Coriobacteriaceae spp.) et les Firmicutes (F. prausnitzii), sont associées à une réponse favorable aux anti-PD-1avec une concordance limitée entre les espèces identifiées dans différentes études. La question de savoir si la thérapie basée sur le microbiote peut surmonter la résistance à l’anti-PD-1 chez les patients atteints de mélanome avancé n’a pas été évaluée. Pour répondre à cette question, les auteurs ont conçu un essai clinique mono-bras, non contrôlé, pour évaluer l’innocuité et l’efficacité de la TMF obtenue de patients atteints d’un mélanome répondant à long terme aux anti-PD-1 (R), chez des patients atteints d’un mélanome métastatique réfractaire aux anti-PD-1.
Points clés
- Le microbiote intestinal est impliqué dans la réponse aux anti-PD-1 en cancérologie
- La TMF pourrait permettre de surmonter la résistance aux anti-PD-1 dans une sous-population de patients atteints de mélanome réfractaire
- Certaines bactéries intestinales, comme F. prausnitzii et A. muciniphila, pourraient être impliquées dans ces effets
Quels sont les principaux résultats apportés par cette étude ?
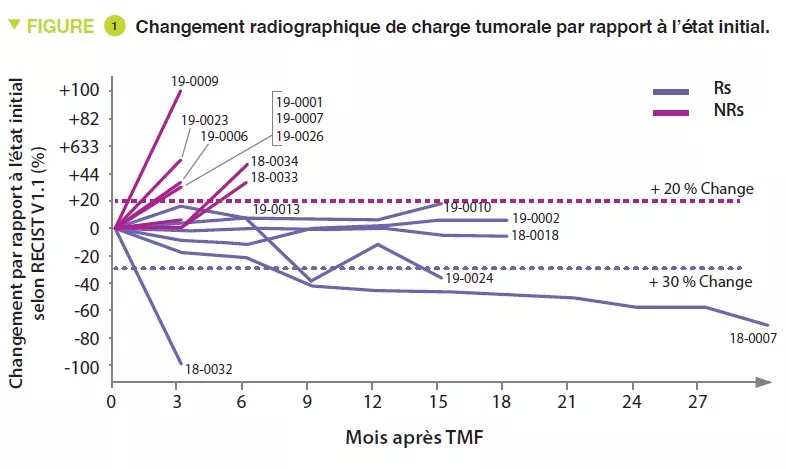
Seize patients atteints de mélanome primo- réfractaires au traitement anti-PD-1 ont été inclus entre juin 2018 et janvier 2020. Sept donneurs, dont quatre avec réponse complète (RC) et trois avec réponse partielle (RP), avec une médiane de survie sans progression (SSP) de 56 mois (intervalle : 45 à 70 mois) ont été utilisés pour traiter les 16 patients. Une seule TMF dérivée d’un seul donneur a été administrée à chaque patient avec du pembrolizumab, suivie d’un traitement supplémentaire par pembrolizumab toutes les 3 semaines jusqu’à progression de la maladie ou toxicité intolérable. Des évaluations radiographiques étaient effectuées toutes les 12 semaines et la réponse a été classée à l’aide de RECIST v1.1 (Figure 1). Le microbiote intestinal des receveurs (prélevés avant TMF puis chaque semaine pendant 12 semaines, puis toutes les 3 semaines) et des donneurs a été analysée via un séquençage shotgun. L’évolution des patients a été suivie pendant 12 mois en moyenne. Un des patients n’était pas évaluable et les résultats portent donc sur 15 patients.
Aucun effet secondaire grave n’a été attribué à la TMF. Des réponses objectives ont été notées chez 3 patients et une stabilisation d’une durée > 12 mois était observée chez 3 patients de plus.
Chez les receveurs, la composition du microbiote intestinal était modifiée par la TMF. La composition du microbiote intestinal se rapprochait significativement de celle du donneur chez les répondeurs (Rs) mais pas chez les non répondeurs (NRs). La plupart des taxons significativement enrichis chez les Rs appartenaient aux phylums Firmicutes (familles des Lachnospiraceae et Ruminococcaceae) et Actinobacteria (familles Bifidobacteriaceae et Coriobacteriaceae), alors que la plupart des bactéries diminuées dans Rs appartenaient au phylum Bacteroidetes.
Dans l’ensemble, bien qu’une colonisation réussie après TMF n’ait pas toujours resensibilisé les patients atteints de mélanome réfractaire aux anti-PD-1, la réponse clinique était associée à l’implantation de la TMF. Plusieurs espèces bactériennes associées à une réponse clinique ont déjà été rapportées (B. longum, Colinsella aerofaciens et F. prausnitzii).
L’analyse immunologique montrait que la réponse à la TMF était associée à l’activation des lymphocyte T CD8+. Plusieurs cytokines et chimiokines circulantes diminuaient après TMF chez les Rs, y compris MCP1, IL-8 et IL-18 (associés à une résistance aux anti-PD-1), et IL-12p70 et IFN-γ (associé à une réponse T antitumorale).
Finalement, une analyse bioinformatique montrait que l’abondance des commensaux qui augmentent chez les Rs (F. prausnitzii et A. muciniphila) était corrélée aux paramètres biologiques favorables, comme par exemple la diminution de l’IL-8.
Quelles sont les conséquences en pratique ?
Cette étude suggère que la TMF pourrait permettre de surmonter la résistance aux anti-PD-1 dans une sous-population de patients atteints de mélanome réfractaire. Bien que ces résultats restent préliminaires, ils confirment les résultats d’une étude précédente, publiée récemment [5] et encouragent la réalisation d’études contrôlées de plus grande ampleur.
Conclusion
Cette étude mono-bras, non contrôlée, suggère que la TMF peut permettre de surmonter la résistance aux anti-PD-1 dans une souspopulation de patients atteints de mélanome réfractaire. Si les résultats sont confirmés dans des études plus larges et contrôlées, la combinaison de la modulation du microbiote à l’immunothérapie pourrait révolutionner la thérapeutique en cancérologie.
1 Davar D, Dzutsev AK, McCulloch JA, et al. Fecal microbiota transplant overcomes resistance to anti–PD-1 therapy in melanoma patients. Science 2021; 371 : 595-602.
2 Larkin J, Lao CD, Urb a WJ, et al. Efficacy and Safety of Nivolumab in Patients With BRAF V600 Mutant and BRAF Wild-Type Advanced Melanoma. A Pooled Analysis of 4 Clinical Trials. JAMA Oncol 2015 ; 1 : 433-40.
3 Finlay BB, Goldszmid R, Honda K, et al. Can we harness the microbiota to enhance the efficacy of cancer immunotherapy? Nat Rev Immunol 2020 ; 20 : 522-8.
4 Gopalakrishnan V, Spencer CN, Nezi L, et al. Gut microbiome modulates response to anti–PD-1 immunotherapy in melanoma patients. Science 2018 ; 359 : 97-103.
5 Baruch EN, Youngster I, Ben-Betzalel G, et al. Fecal microbiota transplant promotes response in immunotherapy- refractory melanoma patients. Science 2021 ; 371 : 602-9.









